Echokardiografie – co nám může říci a na co je třeba dávat pozor
Souhrn
Echokardiografie (ECHO) je základní vyšetřovací metodou v kardiologii. Umožňuje ve většině případů velmi přesný popis srdečního onemocnění a jeho tíže. Je však závislá na přístrojovém vybavení, na zkušenostech vyšetřujícího lékaře, ale také na aktuální hemodynamické situaci nebo způsobu hodnocení nálezů. Představeny jsou nejčastější problémy. (Kap Kardiol 2020; 12: 62–66)
Klíčová slova
· echokardiografie · hemodynamika · systolická funkce levé komory · diastolická dysfunkce · aortální stenóza

Úvod
Echokardiografie (ECHO, ultrazvukové vyšetření srdce) je dnes hned po EKG nejrozšířenější vyšetřovací metodou v kardiologii. Přináší informace o velikostech srdečních dutin a jejich funkci, o přítomnosti nebo nepřítomnosti případné chlopenní vady, o onemocnění perikardu, nebo může odhalit a kvantifikovat hypertrofii srdečních komor atd. Takto se nám jeví jako ideální vyšetřovací metoda, která je navíc neinvazivní, levná a v dnešní době minimalizace disponující přenosnými přístroji, které můžeme přivézt k pacientovu lůžku ať už v nemocnici, nebo dokonce doma. Přesto má echokardiografie různá omezení, o kterých bychom měli vědět (viz rámeček). V klinické praxi využíváme echokardiografii transthorakální (TTE) a transezofageální (TEE). Během některých invazivních výkonů (zejména v arytmologii) se využívá i intrakardiální echokardiografie.
Vyšetřitelnost
Stejně jako jiné ultrasonografické metody nedokáže echokardiografie zobrazit srdce přes kostěné struktury (žebra, sternum) nebo struktury s vysokým obsahem plynu (chronická obstrukční plicní nemoc s plicní hyperinflací). Horší přehlednost je také u obézních pacientů. Na druhou stranu pacienti velmi hubení až kachektičtí mohou být také hůře vyšetřitelní z důvodu úzkých mezižeberních prostor. Většina echokardiografických projekcí je mezi žebry, výjimkou je projekce suprasternální a subxifoidální.
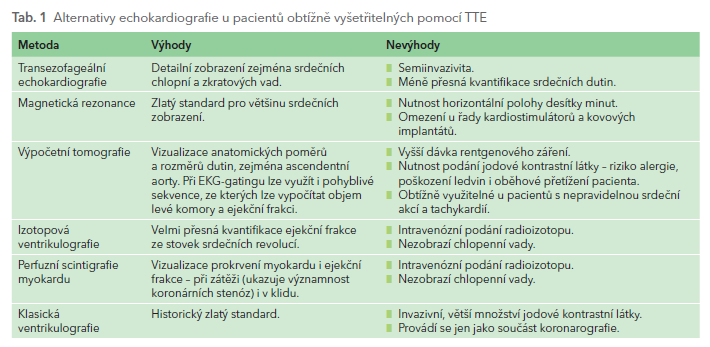
Alternativy u nemocných špatně vyšetřitelných pomocí TTE jsou rozepsány v tabulce (tab. 1).
Závislost na zkušenostech vyšetřujícího a na kvalitě přístroje
Ultrasonografické metody bývají označovány jako „operator dependent“ – tedy závislé na vyšetřujícím. V echokardiografii využíváme několik projekcí, které se vyhýbají žebrům a sternu nebo kostěným strukturám. Existují různé triky, jak dosáhnout lepšího zobrazení. Zahrnují jednak úpravu projekce sondy a jednak úpravu nastavení přístroje.
Kvantifikace nálezů prodělala během zhruba třiceti let využívání echokardiografie dramatický vývoj. Dnešní normy vycházejí z obrovských souborů vyšetřených jedinců. Obecně lze říci, že preferujeme vyjádření objemu nad rozměrem. Příkladem budiž levá komora s aneurysmatem hrotu. Podle starého způsobu hodnocení velikosti z parasternální projekce v jednorozměrném zobrazení (M‑mód) se může levá komora jevit jako zdravá. Přitom zdravá je pouze její baze. Novější dvourozměrné zobrazení ukáže z apikální projekce rozsáhlou výduť. Navíc se čím dál více prosazuje i v echokardiografii 3D, resp. 4D zobrazení (čtvrtým rozměrem je čas, vidíme tedy kontrakci levé komory nebo pohyb chlopně v pohybu).
Důležité pro správné zhodnocení echokardiografického nálezu je pochopení hemodynamických souvislostí. Echokardiografista by měl znát indikaci k vyšetření (ty nešťastné žádanky…) a podle ní se soustředí na jiné detaily. Zejména u specifických indikací (např. konstriktivní perikarditida, chlopenní vady, postižení srdce u pacienta s pokročilým onemocněním ledvin) hovoříme o tzv. expertní echokardiografii.
V dnešní době máme k dispozici širokou škálu přístrojů – od velmi levných po drahé, od jednoduchých po velmi kvalitní, od malých po velké. Je to vlastně podobné jako v automobilovém průmyslu. Nejkvalitnějšími přístroji bývají obvykle vybavena vysoce specializovaná kardiovaskulární centra.
Různé způsoby kvantifikace nálezů
Dopad různých způsobů kvantifikace nálezů lze nejlépe demonstrovat na příkladech.
Ejekční frakce levé komory. Ejekční frakce levé komory je nejužívanější způsob hodnocení její systolické funkce. Údaj o ejekční frakci by měl být součástí každého echokardiografického vyšetření. Zvláště nás zajímá u pacientů s podezřením na přítomnost srdečního selhání. Podle ejekční frakce rozlišujeme dnes jeho fenotypy. Pokles ejekční frakce pod 35 % znamená mj. pro pacienta indikaci k implantaci kardioverter‑defibrilátoru nebo např. možnost preskripce sacubitril‑valsartanu. Vývoj ejekční frakce v čase je důležitý u celé řady stavů a onemocnění, a proto je její hodnota jedním ze základních požadavků na echokardiografické vyšetření.
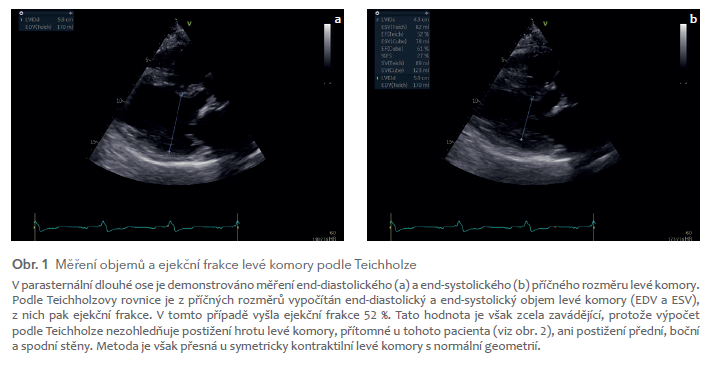
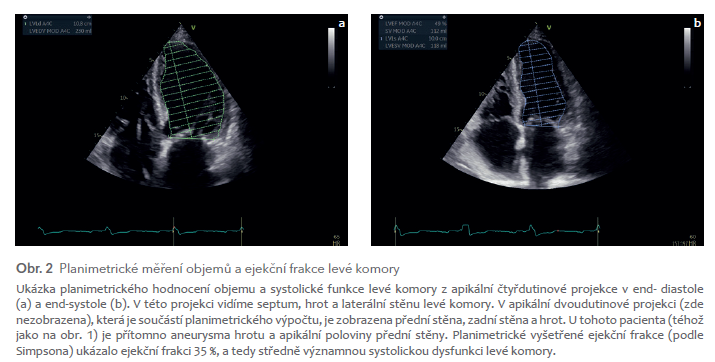
Starší způsob zahrnuje tzv. hodnocení podle Teichholze (obr. 1). Principem je to, že změříme příčný rozměr levé komory v diastole a v systole. Očekáváme, že danému rozměru odpovídá určitý objem (odhadnutý podle rovnice). Vypočítané objemy levé komory (end‑diastolický, EDV a end‑systolický, ESV) slouží pak k výpočtu ejekční frakce (EF = [EDV‑ESV]/EDV). Je to vlastně podobné, jako kdybychom viděli příčný rozměr místnosti špehýrkou a z pozorování usuzovali na její plochu či kubaturu. Teichholzovy vzorce fungují u zdravých lidí, kde je opravdu lineární vztah mezi příčným rozměrem a objemem. Selhávají však u remodelace levé komory (kdy se její tvar mění z podoby projektilu do tvaru koule), ale také u výdutí levé komory. Preferujeme proto planimetrické metody (např. Simpsonovu, obr. 2), kdy prohlížíme levou komoru z oblasti jejího hrotu a obkreslujeme její vnitřní povrch. Tato metoda se provádí alespoň ve dvou rovinách dvourozměrného zobrazení, a je proto daleko přesnější. Některé echografické laboratoře uvádějí výsledek z obou měření a rozdíly mohou být zcela zásadní: kupř. podle Teichholze je ejekční frakce 60 %, planimetricky 25 %. Pokud má pacient symetricky kontraktilní levou komoru normálního tvaru, je hodnocení podle Teichholze dostatečné. Ve všech ostatních případech by měla echografická laboratoř uvádět hodnocení planimetrická.
Hodnocení diastolické funkce levé komory. Část nemocných s jasnými symptomy srdečního selhání a se zvýšenými hodnotami natriuretických peptidů má normální ejekční frakci levé komory (tj. nad 50 %). Příčin je celá řada, např. hypertrofie levé komory, ischemická choroba srdeční, raménkové blokády a další. Tento fenotyp srdečního selhání se v poslední době nazývá „srdeční selhání se zachovanou ejekční frakcí“ (HFpEF, z anglického heart failure with preserved ejection fraction). Důvodem je skutečnost, že neinvazivní hodnocení diastolické dysfunkce pomocí echokardiografie má řadu limitů, a navíc se před několika lety zásadně změnilo. Nová odborná doporučení pro echokardiografii zmiňují tři stupně diastolické dysfunkce a podle nich má klinický smysl posuzovat diastolickou funkci jen v případě podezření na HFpEF. Opustila tedy do značné míry dřívější dělení na poruchu relaxace, pseudonormalizaci a restriktivní plnění, dosud často používaná v českých echokardiografických laboratořích a prováděná paušálně i u asymptomatických pacientů.
Diastolická dysfunkce je charakterizována větší strmostí křivky tlak/objem pro levou srdeční komoru. Jinými slovy, k dosažení stejného end‑diastolického objemu levé komory je třeba větší plnící tlak. Pacientům to připodobňujeme k nafukování pouťového balonku – kdybychom dali dva balonky do sebe a nafukovali je společně, také musíme vytvořit větší tlak. Zvýšený plnící tlak na konci diastoly levé komory se přenáší otevřenou mitrální chlopní do levé síně a do plicních žil i kapilár. To je mechanismus rozvoje dušnosti.
Hodnocení významnosti stenózy aortální chlopně. Aortální stenóza je v dnešní době nejčastější primární chlopenní vadou. U většiny pacientů je její etiologie degenerativní. Degenerace je urychlena u jedinců s vrozeně bikuspidální aortální chlopní. V případě aortální stenózy pracuje levá komora proti většímu odporu. Dlouhá léta tento zvýšený odpor zvládá a proudění přes aortální chlopeň se zrychluje. Zrychlení toku je odrazem tlakového gradientu (rozdílu) mezi levou komorou a aortou; vztah popisuje Bernoulliho rovnice. Pacientům připodobňujeme tuto situaci k zalévání zahrady – když zmáčkneme konec hadice, voda proudí rychleji (a proto dále). Zrychlení toku přes aortální ústí je zodpovědné i za rozvoj turbulencí, jejichž odrazem je typický systolický šelest. Dokud je zachována systolická funkce levé komory, odráží intenzita šelestu významnost vady.
Aortální stenóza je dlouhá léta asymptomatická. Mezi její symptomy v případě pokročilé vady patří rozvoj dušnosti, bolesti na hrudi a synkopy. V pozdějších fázích onemocnění dochází k poklesu systolické funkce levé komory, popř. k rozvoji sekundární mitrální regurgitace v důsledku chronického přetížení levé komory. V těchto případech klesá srdeční výdej. Intenzita šelestu klesá s poklesem tlakového gradientu na aortálním ústí.
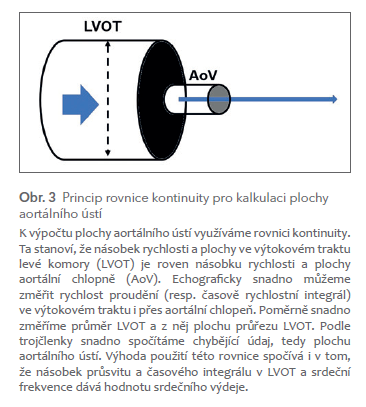
Klasický a jednoduchý způsob echografického hodnocení významnosti aortální stenózy zahrnuje výpočet gradientu. Jeho střední hodnota nad 50 mm Hg svědčí pro významnou aortální stenózu. Tento způsob však může velmi významně podhodnocovat významnost aortální stenózy. Z těchto důvodů je nutné provést echokardiografický výpočet plochy aortálního ústí (AVA, aortic valve area). Normální hodnoty jsou 2–4 cm2, významná aortální stenóza má plochu pod 1 cm2, resp. plochu indexovanou na tělesný povrch pod 0,6 cm2. Výpočet se provádí podle rovnice kontinuity, jak vysvětluje obr. 3. Změříme průměr výtokového traktu levé komory a časový integrál rychlosti proudění v něm. Poté změříme časový integrál rychlosti proudění přes aortální chlopeň.
Pomocí kalkulace plochy aortálního ústí tedy můžeme podstatně přesněji kvantifikovat i aortální stenózy s poklesem srdečního výdeje a nízkým gradientem, označované v poslední době jako „low flow/low gradient“. Echokardiografické laboratoře musejí být schopny provádět tuto kvantifikaci. Při nejasnostech je vhodné pacienta odeslat k vyšetření v kardiocentru. Možnosti zahrnují přímou planimetrii pomocí TEE nebo výpočetní tomografie i klasické katetrizační vyšetření. Je třeba říci, že u většiny pacientů s low flow/low gradient aortální stenózou dochází po náhradě aortální chlopně ke zlepšení systolické funkce levé komory, která už nemusí pracovat proti tak velkému odporu.
Závislost nálezů na aktuální hemodynamické situaci
Mezi nejjednodušší ukazatele hemodynamiky, které lze vyšetřit kdekoli, patří aktuální krevní tlak a srdeční frekvence. Tyto veličiny by měly být zaznamenány u každého echokardiografického vyšetření, protože mohou významně ovlivnit nález. U pacienta se srdečním selháním nebo pokročilejším onemocněním ledvin sem patří i stupeň hydratace.
Vysoké hodnoty krevního tlaku. Vysoké hodnoty krevního tlaku zvyšují odpor pro práci levé srdeční komory, podobně jako aortální stenóza. Akutní zvýšení tlaku zdravá levá komora zvládá, ale jsou‑li její rezervy vyčerpány, může dojít k poklesu ejekční frakce (většinou dočasnému). Současně dochází ke zvýšení významnosti aortální a mitrální regurgitace.
Nízké hodnoty krevního tlaku. K poklesu hodnot krevního tlaku může dojít v závislosti na mnoha situacích – od přemrštěné léčby arteriální hypertenze či srdečního selhání po dehydrataci, která může vést k rozvoji hypovolemického šoku. Tyto stavy mohou způsobit pokles systolické funkce levé komory, zejména pokud ta je hypertrofická nebo jinak postižená. Klesne totiž plnící tlak (tlak v době diastoly), a komora tak nemůže být dostatečně naplněna. Dalším důsledkem je zmenšení významnosti/podhodnocení regurgitačních vad. Míru hydratace posuzujeme během echokardiografického vyšetření nejčastěji podle náplně a kolapsibility dolní duté žíly, méně přesně podle náplně krčních žil.
Tachykardie. Tachykardie sinusová je obvykle důsledkem aktivace sympatoadrenálního systému nebo anémie. Větší potíže tvoří tachyarytmie, nejčastěji fibrilace síní s rychlou komorovou odpovědí. Při tachyarytmiích dochází ke zkrácení diastolické fáze komor, ve které jsou komory perfundovány okysličenou krví z věnčitých tepen. Přitom jsou nároky na vysokou frekvenci kontrakcí. Srdeční komory mají sebezáchovný mechanismus – klesá jejich systolická funkce (ejekční frakce). Nejnápadnější je to u pacientů, kteří mají fibrilaci síní s rychlou komorovou odpovědí týdny a měsíce, kde se objevuje tzv. tachykardií indukovaná kardiomyopatie. Ta je naštěstí reverzibilní s ukončením arytmie nebo zpomalením komorové odpovědi. Pokud však není včas rozpoznána a zaléčena, může vést k šokovému stavu.
Regurgitační vady bývají v případě tachyarytmie méně významné, což odpovídá klinické zkušenosti, že pacienti s regurgitačními vadami lépe snášejí (lehkou!) tachykardii než bradykardii z důvodu krácení doby, kdy krev regurgituje „proti proudu“. Naproti tomu pacienti se stenózujícími vadami (dnes především s aortální stenózou) snášejí tachykardii hůře.
Bradyarytmie. Pomalá srdeční frekvence je spojena s prodloužením diastolické fáze. To se projeví zvýrazněním regurgitačních vad, zejména mitrální a trikuspidální regurgitace. Z klinického hlediska bradykardie pacientům se stenotickými chlopenními vadami spíše vyhovuje.
Závěr
Echokardiografie hraje nezastupitelnou roli v moderní kardiologii. Přesto bychom neměli zapomínat na další zobrazovací metody, zejména u hůře vyšetřitelných pacientů. Důležitá je komunikace mezi indikujícím lékařem a echokardiografistou. Zatímco od echokardiografisty se očekává také krátké zhodnocení klinického významu nálezů, od referujícího lékaře se očekává indikace k vyšetření. Echokardiografista se zaměřuje na jiné struktury při podezření na endokarditidu, při bolestech na hrudi, dušnosti atd. Je‑li na žádance napsáno jen „ECHO“, je to prostě málo.


